


协和疑难病例
协和疑难病例:被“炙烤”的心,能否重新恢复生机?——警惕放射性心脏损伤
主讲专家: 高鹏
讨论嘉宾:刘梅林;杨新春;刘文娴
报告会场:CMIT2018/协和疑难病例
编者按由北京协和医院心内科高鹏医师带来一则病例,青年男性,以ACS为主要临床表现,造影提示左主干+三支病变,冠脉病变与年龄和危险因素不匹配,同时出现多个瓣膜受累、双分支阻滞、心肌受累、肺损伤等也无法解释,这些心肺疾病是否与其过度放疗病史相关?从中我们可以吸取哪些经验教训?敬请关注!
病史
32岁男性,主诉:间断胸痛12年,加重2个月。
现病史
2006年跑步、骑行等剧烈运动中,心前区撕裂样疼痛,0.5~1分钟缓解,2~3月发作一次。
2018年2月饱餐、快步走等活动时心前区隐痛,3~4分钟缓解。
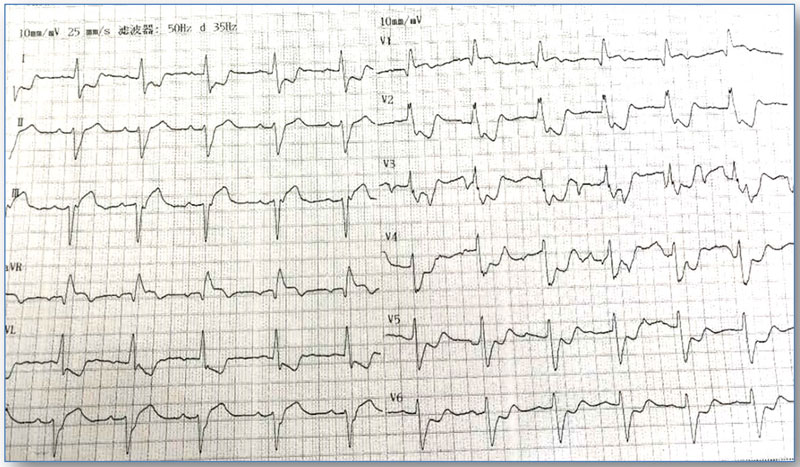
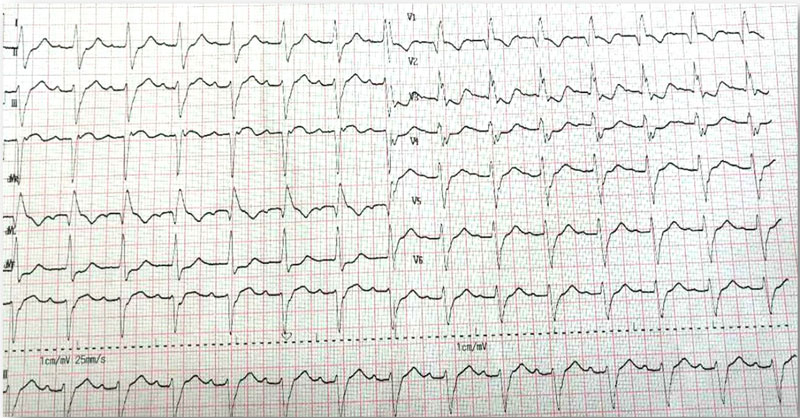
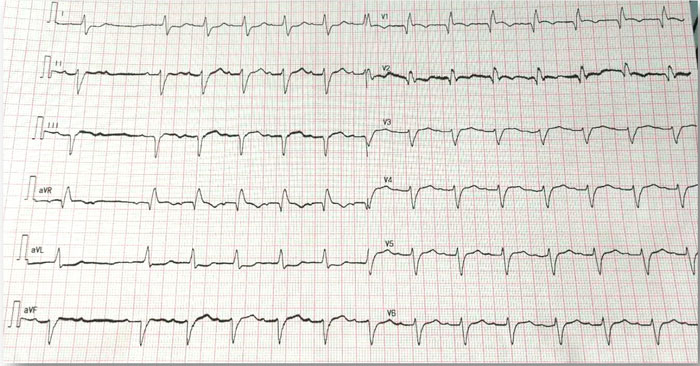
2018年4月4日活动后胸痛,持续2小时不缓解。心电图:窦性心律,右束支传导阻滞,I、aVL、V2-V5导联ST段压低(图1)。cTNI 0.455ng/ml。超声心动图:左室扩大,节段性室壁运动异常,二尖瓣中度反流,左室收缩功能减低(LV52mm,EF40%)。诊断:急性非ST段抬高型心肌梗死,予低分子肝素抗凝、阿司匹林+替格瑞洛抗血小板等治疗,胸痛缓解。仍有心悸,心电图提示频发室早,短阵室速(图2)。
2004年诊断非霍奇金淋巴瘤(纵膈),曾行局部放疗(累及剂量54Gy),2004年、2009年2次多程化疗。放疗期间出现过心包积液。
既往史
否认高血压、高脂血症等。
吸烟史10余年,20支/天,偶饮酒。
体格检查
BW 90kg,BP 102/68mmHg,P 89次/分,SpO2 95%。心界正常,律齐,二尖瓣可闻及2/6级收缩期吹风样杂音,双下肢无水肿。
入院诊断
急性非ST段抬高型心肌梗死
心功能I级(Killip分级)
冠状动脉粥样硬化性心脏病?
心律失常
1°房室传导阻滞
完全性右侧束支传导+左前半分支传导阻滞
非持续性室性心动过速
非霍奇金淋巴瘤
放射治疗后
化疗后
诊疗经过
➢心内科
血常规、尿、便常规:(-)
生化:(-)
心肌酶谱:CK 45U/L,CK-MB mass 1.1μg/L,cTnI 0.157↑→0.054μg/L
NT-proBNP 1140pg/ml↑
凝血、甲功:(-)
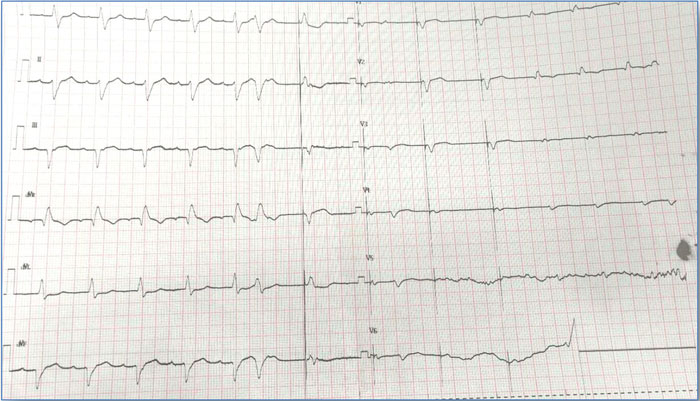
心电图:窦性心律,心率97次/分,1°房室传导阻滞,右束支传导阻滞,左前半分支传导阻滞(图3)。
超声心动图:心肌病变,左室收缩功能重度减低(LVEF 25%),左室松弛功能减低(E/A 0.6),主动脉瓣增厚,轻度主动脉瓣反流,轻度二尖瓣反流。
2018年4月20日行冠脉动脉造影,可见右冠状动脉(RCA)中段90%-99%狭窄,左主干90%-99%狭窄,前降支(LAD)近段90%-99%狭窄,回旋支(LCX)近段90%-99%狭窄。(视频1-2)
➢心外科-ICU
术前评估
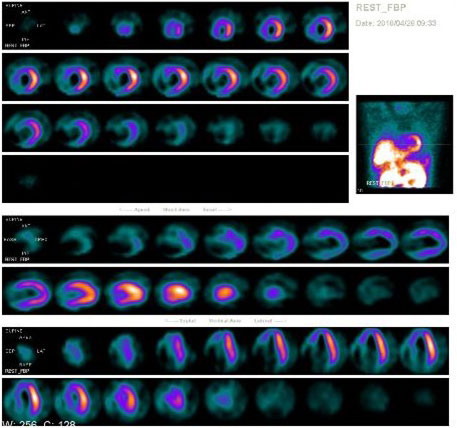
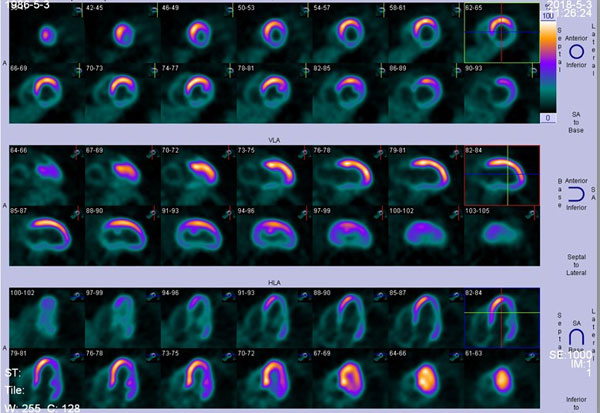
心肌断层显像(静态):左室心尖、前壁、间隔、下壁多个节段血流灌注受损。
18F-FDG心肌代谢显像:1、原静息心肌灌注显像所示心尖部、前壁(心尖、中部、基底)、间隔(心尖)、前间隔(中部、基底)血流灌注受损区,可见存活心肌;2、原静息心肌灌注显像所示下壁(心尖、中部、基底)、后间隔(中部、基底)血流灌注受损区,未见明显存活心肌。(图4-1)(图4-2)
双上肢、双下肢、锁骨下、颈及椎动脉未见明显异常。
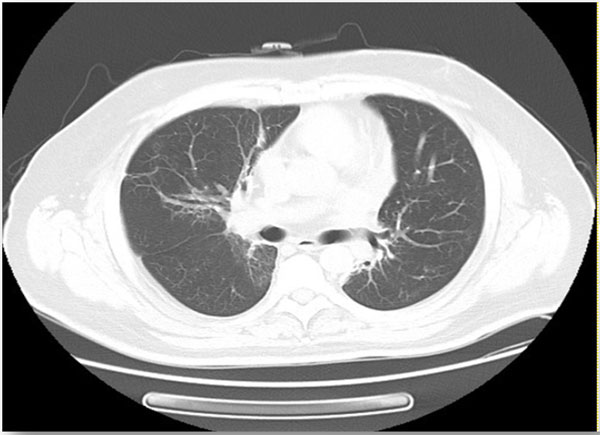
胸部CT(4月24日):双肺纵隔旁斑片、条索影,考虑放疗后改变可能大;余肺散在小斑片、条索、微小结节影;前纵隔片状软组织密度影;甲状腺右叶低密度灶。(图5)
2018年5月9日于全麻体外循环下行冠状动脉旁路移植术(CABG)术。术后肾上腺素、去甲肾上腺素持续泵入,ABP120/60mmHg左右。
术后-心律失常
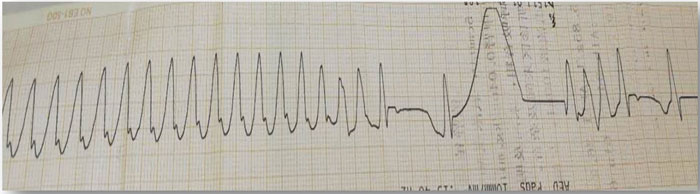
5月10日:频繁室速,心室率180-220次/分,曾伴有一过性室颤,电除颤后转复(图7)。
5月21日:患者出现室性逸搏(心率43次/分,ABP50/32mmHg),伴意识丧失。肾上腺素1mg静推后意识及心率恢复。胺碘酮及利多卡因持续泵入,临时起搏。间断仍有室速,但频率明显减少,心率能维持在90~100次/分,未再出现室性逸搏,逐步减停胺碘酮泵,继续利多卡因泵入。
术后-感染
5月12日:患者开始出现间断发热(Tmax 38.5℃),给予注射用哌拉西林钠他唑巴坦钠+万古霉素→注射用美罗培南。
引流液、外周血培养:(-);痰培养:肺炎克雷伯菌ESBL(-);肺部CT:双肺多发斑片影,较前范围增大。
目前体温及血象正常后停药。
术后-顽固性低心排
5月10日:PICCO监测:CO 3-4L/min,CVP 8-10mmHg。扩容、肾上腺素、去甲肾上腺素、植入IABP。
5月15日:PICCO监测:CO 5.04-5.14L/min,CVP 8mmHg。拔出IABP、肾上腺素/去甲肾上腺素减量。
5月17日:静动脉二氧化碳分压差(GAP)5-6.9mmHg,中心静脉血氧饱和度(SvO2)59.5%。
5月30日:GAP 6mmHg,SvO2 80.4%。
➢心内科
6月5日:窦性心律,P 90~105次/分,加用胺碘酮口服,下调利多卡因泵速。
6月6日:心率下降至45次/分,心电图提示2:1房室传导阻滞(图8),更换胺碘酮→美西律,再次连接临时起搏器。
6月7日:开始交替出现窦性心动过缓、1°房室传导阻滞、2°II型房室传导阻滞(图9)、PVC二联律(图10)。
最终于右锁骨下静脉植入永久起搏器,治疗用药:阿司匹林、替格瑞洛、螺内酯、诺心妥、美托洛尔、华法林、胺碘酮。
出院诊断
放射性心脏损伤(RIHD)
冠状动脉受累
左主干+三支病变(累及LAD、LCX、RCA)
心肌受累
心律失常
持续性室性心动过速
完全性右侧束支传导阻滞+左前半分支阻滞
房室传导阻滞(I°、II°2型、2:1)
瓣膜受累
主动脉瓣、二尖瓣增厚及关闭不全
左室收缩功能减低
心功能III级(NYHA分级)
放疗相关肺损伤
非霍奇金淋巴瘤
放疗后
化疗后
讨论要点
1.本例血运重建策略:CABG术还是支架?
2.这种放射性冠脉疾病最终考虑是放射性直接损害还是放射性血管炎?针对血管原发疾病是否考虑治疗?
32岁男性,主诉:间断胸痛12年,加重2个月。
现病史
2006年跑步、骑行等剧烈运动中,心前区撕裂样疼痛,0.5~1分钟缓解,2~3月发作一次。
2018年2月饱餐、快步走等活动时心前区隐痛,3~4分钟缓解。
2018年4月4日活动后胸痛,持续2小时不缓解。心电图:窦性心律,右束支传导阻滞,I、aVL、V2-V5导联ST段压低(图1)。cTNI 0.455ng/ml。超声心动图:左室扩大,节段性室壁运动异常,二尖瓣中度反流,左室收缩功能减低(LV52mm,EF40%)。诊断:急性非ST段抬高型心肌梗死,予低分子肝素抗凝、阿司匹林+替格瑞洛抗血小板等治疗,胸痛缓解。仍有心悸,心电图提示频发室早,短阵室速(图2)。
2004年诊断非霍奇金淋巴瘤(纵膈),曾行局部放疗(累及剂量54Gy),2004年、2009年2次多程化疗。放疗期间出现过心包积液。
既往史
否认高血压、高脂血症等。
吸烟史10余年,20支/天,偶饮酒。
体格检查
BW 90kg,BP 102/68mmHg,P 89次/分,SpO2 95%。心界正常,律齐,二尖瓣可闻及2/6级收缩期吹风样杂音,双下肢无水肿。
入院诊断
急性非ST段抬高型心肌梗死
心功能I级(Killip分级)
冠状动脉粥样硬化性心脏病?
心律失常
1°房室传导阻滞
完全性右侧束支传导+左前半分支传导阻滞
非持续性室性心动过速
非霍奇金淋巴瘤
放射治疗后
化疗后
诊疗经过
➢心内科
血常规、尿、便常规:(-)
生化:(-)
心肌酶谱:CK 45U/L,CK-MB mass 1.1μg/L,cTnI 0.157↑→0.054μg/L
NT-proBNP 1140pg/ml↑
凝血、甲功:(-)
心电图:窦性心律,心率97次/分,1°房室传导阻滞,右束支传导阻滞,左前半分支传导阻滞(图3)。
超声心动图:心肌病变,左室收缩功能重度减低(LVEF 25%),左室松弛功能减低(E/A 0.6),主动脉瓣增厚,轻度主动脉瓣反流,轻度二尖瓣反流。
2018年4月20日行冠脉动脉造影,可见右冠状动脉(RCA)中段90%-99%狭窄,左主干90%-99%狭窄,前降支(LAD)近段90%-99%狭窄,回旋支(LCX)近段90%-99%狭窄。(视频1-2)
➢心外科-ICU
术前评估
心肌断层显像(静态):左室心尖、前壁、间隔、下壁多个节段血流灌注受损。
18F-FDG心肌代谢显像:1、原静息心肌灌注显像所示心尖部、前壁(心尖、中部、基底)、间隔(心尖)、前间隔(中部、基底)血流灌注受损区,可见存活心肌;2、原静息心肌灌注显像所示下壁(心尖、中部、基底)、后间隔(中部、基底)血流灌注受损区,未见明显存活心肌。(图4-1)(图4-2)
双上肢、双下肢、锁骨下、颈及椎动脉未见明显异常。
胸部CT(4月24日):双肺纵隔旁斑片、条索影,考虑放疗后改变可能大;余肺散在小斑片、条索、微小结节影;前纵隔片状软组织密度影;甲状腺右叶低密度灶。(图5)
2018年5月9日于全麻体外循环下行冠状动脉旁路移植术(CABG)术。术后肾上腺素、去甲肾上腺素持续泵入,ABP120/60mmHg左右。
术后-心律失常
5月10日:频繁室速,心室率180-220次/分,曾伴有一过性室颤,电除颤后转复(图7)。
5月21日:患者出现室性逸搏(心率43次/分,ABP50/32mmHg),伴意识丧失。肾上腺素1mg静推后意识及心率恢复。胺碘酮及利多卡因持续泵入,临时起搏。间断仍有室速,但频率明显减少,心率能维持在90~100次/分,未再出现室性逸搏,逐步减停胺碘酮泵,继续利多卡因泵入。
术后-感染
5月12日:患者开始出现间断发热(Tmax 38.5℃),给予注射用哌拉西林钠他唑巴坦钠+万古霉素→注射用美罗培南。
引流液、外周血培养:(-);痰培养:肺炎克雷伯菌ESBL(-);肺部CT:双肺多发斑片影,较前范围增大。
目前体温及血象正常后停药。
术后-顽固性低心排
5月10日:PICCO监测:CO 3-4L/min,CVP 8-10mmHg。扩容、肾上腺素、去甲肾上腺素、植入IABP。
5月15日:PICCO监测:CO 5.04-5.14L/min,CVP 8mmHg。拔出IABP、肾上腺素/去甲肾上腺素减量。
5月17日:静动脉二氧化碳分压差(GAP)5-6.9mmHg,中心静脉血氧饱和度(SvO2)59.5%。
5月30日:GAP 6mmHg,SvO2 80.4%。
➢心内科
6月5日:窦性心律,P 90~105次/分,加用胺碘酮口服,下调利多卡因泵速。
6月6日:心率下降至45次/分,心电图提示2:1房室传导阻滞(图8),更换胺碘酮→美西律,再次连接临时起搏器。
6月7日:开始交替出现窦性心动过缓、1°房室传导阻滞、2°II型房室传导阻滞(图9)、PVC二联律(图10)。
最终于右锁骨下静脉植入永久起搏器,治疗用药:阿司匹林、替格瑞洛、螺内酯、诺心妥、美托洛尔、华法林、胺碘酮。
出院诊断
放射性心脏损伤(RIHD)
冠状动脉受累
左主干+三支病变(累及LAD、LCX、RCA)
心肌受累
心律失常
持续性室性心动过速
完全性右侧束支传导阻滞+左前半分支阻滞
房室传导阻滞(I°、II°2型、2:1)
瓣膜受累
主动脉瓣、二尖瓣增厚及关闭不全
左室收缩功能减低
心功能III级(NYHA分级)
放疗相关肺损伤
非霍奇金淋巴瘤
放疗后
化疗后
讨论要点
1.本例血运重建策略:CABG术还是支架?
2.这种放射性冠脉疾病最终考虑是放射性直接损害还是放射性血管炎?针对血管原发疾病是否考虑治疗?
专家讨论
刘梅林(北京大学第一医院):(1)本例患者为32岁男性,左主干+三支病变,最少需搭三根桥,如果不能搭两根动脉桥,静脉桥闭塞的几率很大;(2)肿瘤患者本身是高栓体质,如果抗栓治疗力度不够,桥血管同样会出现问题。基于这几个理由,我更倾向选择支架治疗,除非家属强烈要求搭桥。尽管风险很大,但这种风险也未必超过搭桥的风险,而且搭桥治疗过程中的整体风险(肺损伤、心脏大)也是需要考虑的。
高鹏(北京协和医院):对于这类患者,过去认为支架效果不好,其实没有对与错。本例患者在ICU真是九死一生,一个月左右时间基本是低心排,所有改善循环药物无法停掉,心肌功能本身就弱,搭桥术后康复起来特别困难。如果可以重新选择,我可能更倾向于支架。
杨新春(首都医科大学附属北京朝阳医院):我倾向选择搭桥,原因:(1)病变本身情况,左主干+三支病变。如果是单纯冠状动脉引起的,可以选择支架治疗;而本例是放射性影响的血管,对冠脉的影响往往是在十几年以后,后续血管仍会发生不可预测的变化。如果选择支架治疗,只能解决部分问题,即支架覆盖不了所有血管问题;(2)肿瘤血栓的问题,于支架治疗相比,血栓对搭桥的影响相对较小。
刘文娴(首都医科大学附属北京安贞医院):本例病变累及左主干开口,右冠近中段病变,跟很多血管炎的过程类似。这种放射性冠状动脉疾病最终考虑是放射性直接损害还是放射性血管炎?这跟后续治疗非常相关。比如:大动脉炎等冠脉炎症疾病处理后,很快会出现再狭窄,炎症过程并没有因为处理而终结。由于疾病本身会进展,而且有置入物后会出现新的炎症问题。如果是血管炎症问题,搭桥后吻合口也有可能出现问题。
仅把冠脉问题解决了就可以了?针对血管原发疾病问题是否考虑治疗?
高鹏:在我们医院遇到过几例这样的患者,只能尽力一步一步治疗,对于远期预后其实不是很乐观。因为放射性损伤一旦发生,一般来说,是越来越重。最终的结局可能是借助心脏移植。
目前为止,抗炎治疗对这类患者是否有效,目前没有尝试,国外可能有基础研究,但是没有在临床上进行尝试,也没有证据证明抗炎治疗对这类患者有效。
刘梅林(北京大学第一医院):(1)本例患者为32岁男性,左主干+三支病变,最少需搭三根桥,如果不能搭两根动脉桥,静脉桥闭塞的几率很大;(2)肿瘤患者本身是高栓体质,如果抗栓治疗力度不够,桥血管同样会出现问题。基于这几个理由,我更倾向选择支架治疗,除非家属强烈要求搭桥。尽管风险很大,但这种风险也未必超过搭桥的风险,而且搭桥治疗过程中的整体风险(肺损伤、心脏大)也是需要考虑的。
高鹏(北京协和医院):对于这类患者,过去认为支架效果不好,其实没有对与错。本例患者在ICU真是九死一生,一个月左右时间基本是低心排,所有改善循环药物无法停掉,心肌功能本身就弱,搭桥术后康复起来特别困难。如果可以重新选择,我可能更倾向于支架。
杨新春(首都医科大学附属北京朝阳医院):我倾向选择搭桥,原因:(1)病变本身情况,左主干+三支病变。如果是单纯冠状动脉引起的,可以选择支架治疗;而本例是放射性影响的血管,对冠脉的影响往往是在十几年以后,后续血管仍会发生不可预测的变化。如果选择支架治疗,只能解决部分问题,即支架覆盖不了所有血管问题;(2)肿瘤血栓的问题,于支架治疗相比,血栓对搭桥的影响相对较小。
当然,本例心功能比较差,心功能越差,搭桥风险就越大。如何选择,只能根据经验,进行个体化分析。
通过本例我们吸取的教训是,放疗后续带来的问题是非常棘手的。放射性损伤是非常可怕的,不仅没有有效的治疗方法,而且一旦发生则是进行性的过程。不像化疗,停止后经过一段时间修复,其导致的损伤可以停止,而放射性损伤是渐进性过程,而且发生了以后是继续进展的。对于放射性损伤,临床医生都应该提高警惕。
刘文娴(首都医科大学附属北京安贞医院):本例病变累及左主干开口,右冠近中段病变,跟很多血管炎的过程类似。这种放射性冠状动脉疾病最终考虑是放射性直接损害还是放射性血管炎?这跟后续治疗非常相关。比如:大动脉炎等冠脉炎症疾病处理后,很快会出现再狭窄,炎症过程并没有因为处理而终结。由于疾病本身会进展,而且有置入物后会出现新的炎症问题。如果是血管炎症问题,搭桥后吻合口也有可能出现问题。
仅把冠脉问题解决了就可以了?针对血管原发疾病问题是否考虑治疗?
高鹏:在我们医院遇到过几例这样的患者,只能尽力一步一步治疗,对于远期预后其实不是很乐观。因为放射性损伤一旦发生,一般来说,是越来越重。最终的结局可能是借助心脏移植。
目前为止,抗炎治疗对这类患者是否有效,目前没有尝试,国外可能有基础研究,但是没有在临床上进行尝试,也没有证据证明抗炎治疗对这类患者有效。
相关知识
放射线诱发的心脏损伤(RHID)是指纵隔及胸部肿瘤放射治疗时全部或部分心脏受到不同剂量的放射线照射,引起心包疾患,心肌纤维化,冠状动脉病变及心脏传导系统等的损失。
影响RIHD发生率的危险因素:
·总放射剂量:>35~40 Gy
·分次放射剂量:>2 Gy/d
·心脏照射容积大小
·照射技术(Cobalt)及防护技术
·辅助化疗药物:蒽环类药物
·放疗时患者的年龄:年轻者发病风险高
·患者生存期:随生存期延长,发病率升高
放射线诱发的心脏损伤(RHID)是指纵隔及胸部肿瘤放射治疗时全部或部分心脏受到不同剂量的放射线照射,引起心包疾患,心肌纤维化,冠状动脉病变及心脏传导系统等的损失。
影响RIHD发生率的危险因素:
·总放射剂量:>35~40 Gy
·分次放射剂量:>2 Gy/d
·心脏照射容积大小
·照射技术(Cobalt)及防护技术
·辅助化疗药物:蒽环类药物
·放疗时患者的年龄:年轻者发病风险高
·患者生存期:随生存期延长,发病率升高
·其他并存的心脏病危险因素:肥胖、吸烟、酗酒、家族史、高脂血症、糖尿病等
参考文献
版权声明 CMIT周刊版权所有,欢迎个人转发分享,其他任何媒体、网站转载须在醒目位置注明“转自CMIT周刊”。
推荐文章
行业新闻
实时热点

反思|一例PCI术后2月消化道出血辗转多科室的曲折经历
PCI术后消化道大出血,如何联合多学科优化诊疗?如何权衡血栓形成及出血风险?相信不少同道都曾面临这样的两难境地,本期《CMIT周刊》以一则PCI术后2月消化道出血的病例报告为线索,联合...
2017-03-18查看详情+


